適切な診断と治療で突然死や心不全の予防を『心筋症』
心筋症は、心臓を動かす筋肉に異常が起こり、心臓の働きが悪くなったり、心臓の壁が厚くなったりする病気の総称です。進行すると不整脈や心不全を引き起こし、日常生活が大幅に制限される場合もあります。また、重症化すると、突然死のリスクも出てきます。かつては改善が難しい病気でしたが、薬や治療法の開発が進み、現在は多くの患者さんがふつうの生活を送っています。健康診断で指摘されたり、自覚症状を感じたりしたら循環器内科を受診し、早期治療を心がけましょう。

高知大学医学部 老年病・循環器内科学講座 教授
北岡 裕章 先生 (きたおか・ひろあき)
1988 年、高知医科大学(現・高知大学医学部)卒業。須崎くろしお病院、国立循環器病センター(現・国立循環器病研究センター)、高知医科大学助手などを経て2013 年、高知大学医学部老年病・循環器・神経内科学(現・老年病・循環器内科学)教授。2024 年から高知大学医学部附属病院副院長を兼務。関連学会による『心筋症診療ガイドライン(2018 年改訂版)』『2020 年版 心アミロイドーシス診療ガイドライン』の班長を務めた。日本循環器学会、日本心臓病学会、日本心不全学会、日本アミロイドーシス学会、日本老年医学会の各理事。日本内科学会評議員・内科認定医・総合内科専門医。
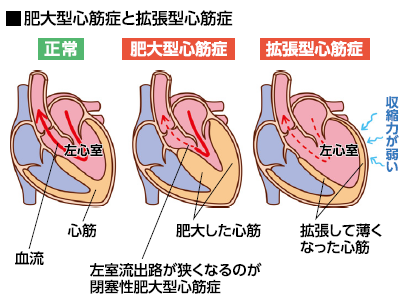
心臓の筋肉自体に異常 肥大型は「拡張」できず
心臓は主に筋肉でできており、収縮と弛緩(拡張)を繰り返すことで、肺や全身に血液を供給するポンプの役割を果たしています。狭心症や心筋梗塞が、心臓の血管が狭まったり詰まったりして起こる病気であるのに対して、心筋症は、心臓の筋肉自体の異常から、心臓の機能が低下する病気の総称です。
心筋症にはいくつかのタイプがありますが、最も患者数が多いのが肥大型心筋症と拡張型心筋症※ です(下図)。肥大型心筋症では心室の壁が厚く、硬くなり、広がりにくくなって、ポンプ機能が低下します。症状を自覚しない人も多く、軽症では息切れや胸の痛み、さらに合併症である不整脈による動悸などを感じます。肥大型の中でも、心臓のメインポンプである左心室から大動脈に至る血液の通路が、肥厚した心筋に塞がれて狭くなった状態(流出路狭窄)のものを閉塞性肥大型心筋症といい、運動中や運動直後などに失神や眼前暗黒感(目の前が暗くなり、意識が遠のく感覚)、立ちくらみなどが起こりやすくなります。このほかに、肥大化した心室の壁が徐々に薄くなり、後述する拡張型心筋症のように収縮不全を起こす拡張相肥大型心筋症 があります。このケースは治療が難しく、心臓移植が必要となることもあります。肥大型心筋症は、進行すると持続性心室頻拍などの致死性不整脈を起こし、突然死に至ることもあります。
肥大型心筋症の原因の3〜4割が遺伝子の異常で、そのほかは高血圧など複数の因子が絡み合って発症していると考えられています。20代を中心に幅広い年齢層で発症し、有病率は500人に1人と推定されています。閉塞性肥大型心筋症は、若年層の突然死の最大のリスクです。
別の病気との鑑別が重要 突然死の予防にはICD
肥大型心筋症は無症状であることも多いため、健康診断での心電図の異常や心雑音の指摘をきっかけに見つかることがよくあります。心臓超音波(心エコー)検査や心臓MRI(磁気共鳴画像)検査で、心室の壁の厚さや、閉塞の目安となる流出路の
診断の際は、肥大型心筋症と同じような病態(心筋の肥大やポンプ機能の低下)を示す別の病気、たとえば高血圧性疾患や心筋梗塞、心臓弁膜症、異常なタンパク質が心臓に沈着する心アミロイドーシス、先天性代謝異常のファブリー病ではないことを検査によって確認(除外)することが重要です。これらの病気に伴う心筋症は二次性心筋症と呼ばれ、治療法がまったく異なります。
肥大型心筋症の治療で最も重要なのは、突然死の予防です。持続性心室頻拍がある、6か月以内に失神したことがある、左心室の壁の厚さが30㎜以上ある、40歳未満で突然死した家族や親類がいるなどのリスク因子に該当するか否かをチェックし、総合的にリスクが高いと判断されれば、予防措置として植え込み型除細動器(ICD)の使用が第一選択となります。ICDは、致死的な頻脈が起こると心臓に電気ショックを与え、脈を正常に戻します。
外科手術や新薬に期待 激しいスポーツは禁止
もう1つの治療の柱は、心臓からの血液の出口が狭くなり血流が滞ることによって起こる心不全の症状を改善することです。これには薬物療法と、手術やカテーテル治療などの非薬物療法があります。薬物療法では、過剰な収縮を抑えて心臓の機能を保護するベータ遮断薬やカルシウム拮抗薬、心筋細胞の電気興奮を抑えて脈を整えるNaチャネル遮断薬などの内服薬が使われます。薬物療法の効果が薄い場合は、肥大した心筋を外科的に切除する中隔心筋切除術や、カテーテルを使って病巣にエタノールを注入して焼灼し、人工的に心筋梗塞をつくりだして心肥大を縮小する経皮的中隔心筋焼灼術(PTSMA)などが検討されます。特に閉塞性肥大型心筋症に対して行われる中隔心筋切除術は、効果が長続きするため、将来のある若い患者さんには有力な選択肢となります。
ただ、外科手術やPTSMAは高度な技術を要し、さらに不整脈など合併症のリスクもあります。十分な治療実績を持つ医療施設で受けられるよう担当医のアドバイスを求めましょう。閉塞性肥大型心筋症に対しては、今年(2025年)3月、新しい治療薬として選択的心筋ミオシン阻害剤(一般名・マバカムテン)が国内で承認されました。マバカムテンは過剰な収縮を起こす病態に直接作用し、圧較差を軽減して、心不全症状を改善する薬です。実際の治療成績も良好で、従来の薬剤が対症療法的であるのに対し、病気の原因に迫る治療なので、長生きにつながる可能性のある治療として期待されています。肥大型心筋症の人は症状の有無にかかわらず、スコアやタイムを争う競技スポーツは禁じられています。急激な運動、たとえば電車やバスに乗り込もうとして走るといった行動も避けるべきです。突然死のリスクが低く、症状も安定している場合には、ゴルフやボウリング、ハイキングなどの軽い運動ならば許可されることもあります。担当の医師に相談するとよいでしょう。
拡張型は心筋が薄く 呼吸困難や手足のむくみ
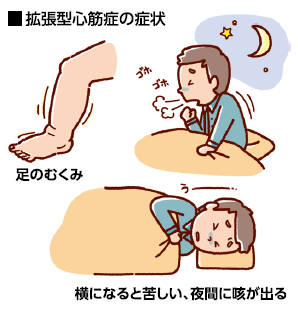
拡張型心筋症は、メインポンプの左心室が拡大し、収縮力が低下してポンプ機能が衰える病気です。進行すると左心室が風船のように膨らみ、壁が薄くなります。十分な量の血液を送り出せなくなるため、肺や全身の血流が滞るうっ血を起こし、疲れやすさや手足の冷感など、心不全の症状を引き起こします。
拡張型心筋症は自覚症状があることが多く、軽い作業をしたときなどに息切れや動悸がします。進行すると、安静時でも呼吸困難を感じるようになります。手足がむくんだり、体重が増えたりもします。さらに重症化すると不整脈が起こりやすくなり、その結果、失神や突然死、左心室内に生じた血の塊(血栓)が脳に運ばれて詰まる心原性脳梗塞などを引き起こすリスクが高まります。
遺伝子変異や、ウイルス性の心筋炎、免疫異常(免疫系が誤って自分を攻撃する)などが発症に関与していると考えられています。年齢を問わずに発症し、有病率は2000人に1人程度と推定されています。拡張型心筋症の診断も、心室拡大や収縮不全を起こすほかの病気(虚血性心疾患やウイルス感染による急性心筋炎など)との鑑別が重要です。心エコー検査や胸部Ⅹ線検査などに加え、虚血性心疾患(狭心症や心筋梗塞)ではないことを確認するため、心臓カテーテルやCT(コンピュータ断層撮影)による冠動脈造影検査は必須です。心臓MRI検査や心筋生検を行うこともあります。
拡張型心筋症の治療では、心不全予防のため、ベータ遮断薬、アンジオテンシン受容体ネプリライシン阻害薬(ARNI)、アルドステロン拮抗薬、SGLT2阻害薬などが併用されます。強心剤や、肺や全身のうっ血を改善するための利尿剤が処方されることもあります。
重症例は心臓移植を検討 禁煙や感染予防も大切
重症例では、持続性心室頻拍や心室細動など命にかかわる不整脈を発症しやすく、予防のために植え込み型除細動器(ICD)や、両心室ペーシング機付き植え込み型除細動器(CRTD)の使用が検討されます。CRT-Dは、ICDの機能に加え、左右の心室の不均一性を整える機能を備えています。心室の拡張に伴う弁の異常(血液の逆流)を修復する手術(経皮的僧帽弁接合不全修復術)や、カテーテルアブレーション治療(不整脈の原因部位を焼いたり冷凍する)を行うこともあります。
これらの治療でも改善しない重症の心不全になると、心臓移植や補助人工心臓(体外型と植え込み型があります)治療の対象となります。
拡張型心筋症の場合、日常の適切な運動は心不全の症状を改善し、生活の質(QOL)を向上させるとして推奨されています。軽く汗ばむ、ややきついなと感じる、会話をしても息切れしないレベルの運動を1回あたり約20〜30分、少なくとも週3回が、1つの目安となります。ウオーキングやサイクリングなどの有酸素運動がおすすめです。競技スポーツは一律に禁止ではありませんが、「適切な運動」のレベルは患者さんごとに違います。医療施設で運動負荷試験などを受け、無理のない範囲で楽しむことが大切です。心筋症は「命にかかわる慢性病」とも言えるため、勝手に薬をやめたりせず、服用を継続することが大事です。タバコは心臓に悪影響を及ぼすことがわかっており禁煙が鉄則です。
心筋症の患者さんは、インフルエンザや肺炎球菌などの感染症にかかると心臓に負担がかかって重症化する恐れがあるので、適切なワクチン接種も求められます。