侮ってはいけない継続する倦怠感『慢性疲労症候群』
最近、慢性疲労症候群という病気がよく紹介されていますが、ご存じですか? 生活に支障が出るほどの激しい倦怠感が長期間生じるもので、日本人の約0.1~0.3%(10万~30万人)が罹患しているといわれていますが、その実態はあまり知られていません。最近はコロナ後遺症として診断される人 が増えており、今後、世界中で増加することが懸念されています。どのような病気なのか、症状の特徴と治療の現状を紹介します。

大阪大学大学院医学系研究科 招へい教授
大阪公立大学医学部 客員教授
倉恒 弘彦 先生 (くらつね・ひろひこ)
1987 年、大阪大学大学院医学系研究科博士課程修了。医学博士。大阪大学医学部血液・腫瘍内科学助 教授、大阪市立大学医学部客員教授、関西福祉科学大学健康福祉学科教授、東京大学大学院農学生命科 学研究科特任教授を経て、2020 年より現職。文部科学省「疲労および疲労感の分子・神経メカニズム とその防御に関する研究」総合推進委員、厚生労働省および日本医療研究開発機構における疲労関連研 究班の代表研究者を歴任。日本血液学会血液専門医、指導医。日本疲労学会理事。日本における疲労の診断・治療に関する第一人者。
単なる疲労とは違う 神経・免疫系の難病
体が重い、脱力感がある、こんな状態が続いたことはありませんか。ふつうは、このような疲れを感じても、十分に休息したり、睡眠をとったりすると回復するのですが、疲労が1か月以上続く場合は遷延性疲労、6か月以上続く場合は慢性疲労と呼びます。
慢性疲労症候群は、前記の慢性疲労とは明確に区別する必要がある病気です。「疲労」と付けられているので、患者さんの多くは、「大病でもないのに怠けている」といった偏見や差別を受けることがあります。そのため最近では、英国やカナダで使われている筋痛性脳脊髄炎という病名と、日本や米国で使っている慢性疲労症候群という病名を併記するようになりました。現在、筋痛性脳脊髄炎/慢性疲労症候群(Myalgic Encephalomyelitis / Chronic Fatigue Syndrome:ME/CFS)が正式名称となっています(以下ME/CFS)。
では、ME/CFSはどのような病気なのでしょうか。
これまで健康的に生活していた人がある日突然、日常生活に支障をきたすほどの強い倦怠感に襲われ、それ以降、微熱、頭痛、筋肉痛、脱力感、思考力の低下、不安や抑うつなど、さまざまな症状が長期間にわたって継続する病気です。
世界保健機関(WHO)の国際疾病分類では、神経系疾患に分類される慢
性の神経・免疫系の難病です。
休んでも回復しない 労作で増す極度の倦怠感
ME/CFSが一般的な疲労とまったく違うのは、いくら休養しても、疲れや倦怠感がとれず、回復しないことです。また、発症前は問題なくできていた軽い労作をするだけでも、症状が極端に悪化するのも特徴です。
患者さんによっては、箸やペンを持つこともできない人、イスに座ることさえ困難な人もいます。月に何日間か自宅で休養すれば学校や会社に行けるケースもあれば、1日の半分以上は横にならないと生活できないケース、さらに悪化して寝たきりに近い状態になり介助が必要になるケースなど、さまざまです。
1999年に行われた名古屋地区の住民4000人を対象にした疫学調査では、36%が慢性的な疲労を自覚しており、5.2%が生活に支障をきたし、ME/CFSの診断基準に該当する人が0.27%存在しました。
2012年に2000人に行った同地区の疫学調査でも、慢性疲労がある人が38.7%、倦怠感のために十分動けていない人が2.1%、ME/CFSの診断基準を満たす人が0.1%いました。
また、2014年の厚生労働省の調査では、ME/CFSの患者さんの3割が寝たきりやそれに近い状態で介助が必要、7割の人は、家事や仕事ができていませんでした。
ウイルス感染後に発症 ストレスも引き金に
ME/CFSの研究は1950年代から各国で進んでいますが、明確な原因はわかっていません。しかし、明らかになってきたこともあります。
まず、ME/CFSの患者さんの多くが、ウイルス感染や細菌感染など、何らかの感染症にかかったあとに発症しているということです。また、さまざまな生活環境ストレスによって免疫力が低下し、それがきっかけで発症する人もいます。これは、体内に潜んでいたウイルスが再活性化するからだと考えられます。
免疫力の低下を引き起こす生活環境ストレスとは、①過労などの身体的ストレス、②人間関係による精神的ストレス、③シックハウス症候群などの化学的ストレス、④熱中症や騒音環境などの物理的ストレスなどです。
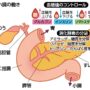
また、脳の炎症を観察できるポジトロンCT(PET–CT)検査によって、多くの患者さんの脳幹の一部には神経炎症があり、倦怠感、痛み、認知機能障害などの自覚症状と関係していることが明らかになりました。さらに、炎症が脳のどの部分に多く起きているかによって、症状が異なることもわかってきています。
たとえば、思考力、集中力のような認知機能に障害がある場合は、脳の扁桃体に炎症が確認できます。強い痛みがある場合は、視床下部の炎症が強く、抑うつ症状がある場合は、海馬の炎症が強くみられます。そのほか、神経系、免疫系、内分泌・代謝系において、さまざまな異常が報告されています。
一般検査で異常所見なく 難しい診断
ME/CFSは、通常の検査(血液検査、脳のCT検査、MRI検査など)では異常がみられず、診断が難しいことが問題です。そこで日本では米国の診断基準を参考に、通常の医療の現場でも簡便に利用できることを目指した診断基準が定められました(上表)。
気になる症状があれば、自分の疲労や倦怠感の程度を、指標となるパフォーマンスステータス(Performance Status:PS)に照らし合わせてみましょう(下表)。
症状に思い当たる場合はまず、ほかの病気が隠れていないか、かかりつけ医を受診しましょう。さらに大学病院などの総合診療科で詳しく鑑別診断を行い、特に病気がないのに体調不良がある場合は、心療内科や精神科の先生に相談したうえで、ME/CFSの専門医を受診してください
(下図)。
治療は現在、世界中でさまざま行われていますが、すべての患者さんに有効な治療法はまだなく、症状に合わせた対症療法が中心です。
治療の目標は、症状を悪化させず、少しずつでも症状を和らげていくことです。免疫力が低下している場合には漢方薬で免疫力を高め、栄養が不足している場合は食事指導などを行います。血液検査で活性酸素が高い場合には、それを抑えるビタミンCや還元型コエ
ンザイムQ10などを活用し、睡眠障害が著しい場合には、睡眠の質を改善させる治療を行います。思考力が低下したり、痛みや疲れがとれなくなっている人には、向精神薬が有効な場合もあります。ほかにも、全身を温めて脳循環や免疫機能の改善を図る和温療法、鼻の奥の上咽頭(Bスポット)を刺激する上咽頭擦過療法(EAT)、磁気を当てて前頭前野を刺激する経頭蓋磁気刺激治療(rTMS)などの有効性が報告されていますが、引き続き検証していく必要があります。
特に大事なのは、体調が悪化しそうな黄色信号を患者さん自身が早く察知し、無理をしないことです。100メートル動いても大丈夫な人もいれば、10メートル動くだけで悪化する人もいます。元気だったころのように活動すると、1日だけは平気で動けても、その後、数日間寝込んでしまうケースも多くみられるので注意が必要です。また、ずっと寝たままだと体力や筋力が低下してしまうので、医師とよく相談しながら、体調が悪化しない範囲でできることを少しずつ増やすことも重要です。自分の体の不調を理解することが、治療の第一歩と考えましょう。
周囲の人は、患者さんが安静にしていると元気そうに見えるため、「もっと動いたほうがよくなる」などと誤解しがちです。しかし、少しの負荷でも悪化する病態が存在するということを理解して、温かく支援しましょう。
ある調査によると、コロナ後遺症患者のうち、世界各国のME/CFSの診断基準に照らし合わせても該当する例は、16.8%ありました(岡山大学病院総合内科・総合診療科大塚文男先生)。これまでME/CFSというのは、感染症や生活環境ストレスから発症する人がほとんどでしたが、今後はコロナ後遺症による人たちが診断の中心になっていく可能性が懸念されます。
休養しても回復しない倦怠感が長期間続いたら、一度医療機関を受診してみましょう。
ライター 高須 生恵