放置すれば致命的な病気を招く『高血圧』
日本では推計4300万人が高血圧です。高血圧が心筋梗塞や脳卒中などを引き起こすリスクが高いことはよく知られているにもかかわらず、有病者の中で血圧を管理できている人の割合は、主要経済国の中でも最下位レベルです。日本高血圧学会は「早朝高血圧徹底制圧宣言」を出すとともに、こうした現状を変える指針となる『高血圧管理・治療ガイドライン2025』を発刊しました。他人事ではない高血圧の治療と対処法について、知っておきましょう。

沖縄県北部医療財団理事長、琉球大学名誉教授
大屋 祐輔 先生 (おおや・ゆうすけ)
1982 年、九州大学医学部卒業。米シンシナティ大学医学部生理学教室留学、琉球大学大学院医学研究科循環器・腎臓・神経内科学講座准教授、同講座教授、琉球大学病院長兼任などを経て、2025 年4 月より現職。専門は循環器内科学、老年医学、臨床薬理学。『高血圧管理・治療ガイドライン2025』の作成委員長を務めた。
高血圧の人の7割以上が 血圧が高い状態を放置
血圧は、自分の健康や血管の状態を知るうえで重要なバロメーターです。高血圧は自覚症状が乏しいためか、日本では1年間に17万人もの人が、高血圧が原因となる心臓病や大動脈疾患、脳卒中などで命を落としています。
日本高血圧学会は、このような現状を変えるべく、高血圧治療の指針を6年ぶりに改訂し、2025年8月、『高血圧管理・治療ガイドライン2025』を発刊しました。これまでの『高血圧治療ガイドライン』との大きな違いは、タイトルに「管理」が入ったことからもわかるように、「医療者主導の治療だけでなく、専門外の医師や患者さん自身による血圧を下げる行動につながるガイドライン」を目指したことです。
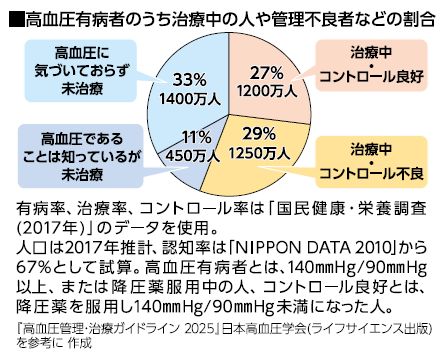
推計4,300万人の高血圧患者のうち、生活習慣の改善や薬物療法によって血圧がコントロールできている人は1,200万人(27%)にすぎず、3,100万人(73%)は血圧が高い状態を放置しています。自分が高血圧だと認識していない人は1,400万人、認識してはいるけれども未治療の人が450万人、治療中だがコントロール不良の人が1,250万人もいるとみられます(下図)。
血圧がコントロールできている人が27%というのは、主要経済国の中で最下位レベルです。2019年に公表されたデータでは、高血圧患者のうち、カナダでは女性50%、男性69%、韓国でも女性53%、男性46%、米国では女性54%、男性49%が血圧管理を実現しており、日本は恥ずべき状況なのです。
高血圧は、脳卒中、心臓病、腎臓病、認知症などの発症リスクを高めます。収縮期血圧(上の血圧)が120㎜Hg、かつ/または拡張期血圧(下の血圧)が80 ㎜Hgを超えれば超えるほど、脳心血管疾患の発症リスクと死亡リスクが高まります。
脳心血管疾患で亡くなった人の40%は、血圧が120/80㎜Hgを超えていたことが死亡要因と推測されています。収縮期血圧を10㎜Hg下げるだけでも、脳心血管疾患になるリスクが約2割軽減します。日頃から血圧をコントロールしていれば、脳心血管疾患の発症を防げる可能性が高まるのです。
家庭血圧、キオスク血圧 測定で早期発見を
高血圧を早期発見するには、家庭で血圧を測定することが有効です。まずは朝と晩、初めは朝だけでもいいので自宅で血圧を測り、自分のふだんの血圧を確認しましょう。若いときには低血圧や正常血圧だった人でも、加齢とともに動脈硬化が進み、血圧が上がりやすくなります。女性の場合は、血管を拡張する作用がある女性ホルモンのエストロゲンが急激に減少する更年期以降は、高血圧になる人が増えるので要注意です。
家庭での血圧測定には、上腕にカフ(腕帯)を巻いて測るタイプの血圧計を使いましょう(下図)。カフを使わず指先や手首で血圧を測る機器もありますが、信頼できる数値が得られない可能性があります。
日本高血圧学会は、2025年4月に、「早朝高血圧徹底制圧宣言」を発表。朝の血圧130㎜Hg以上は危険というメッセージのもと「血圧朝活キャンペーン」を始めました。さらに、公共施設や職場、薬局、スポーツジムなどに置かれている血圧計を用いて、医療従事者の手を借りず自分を血圧を測ることを「キオスク血圧測定」と名づけ奨励しています。
まずは、自分の血圧を確認する機会をつくり、収縮期血圧が130㎜Hgを超えていたら、家庭で朝と晩、血圧を測る習慣をつけるともに、生活習慣を見直しましょう。家庭で測っても収縮期血圧がひんぱんに130㎜Hgを超える場合は、医療機関を受診することをおすすめします。
塩分のとり過ぎに注意し カリウムを積極摂取
生活習慣の見直しポイントの中で、最優先の課題は減塩です※1 。1日の食塩摂取量は6g 未満に抑えましょう。「国民健康・栄養調査(2024年)」によると、日本人の1日の食塩摂取量の平均は女性8.7g 、男性10.1g で、以前よりは減少しているものの、まだ塩分をとり過ぎています。塩分摂取量は、尿中のナトリウム/カリウム比から推計できます。気になる場合はそのような検査をおすすめします。
食塩摂取量を減らすコツは、味噌汁は1日1回以下にする、麺類の汁やスープは残す、漬物や塩分の多い加工食品は控え、むやみに調味料をかけない、酢や香辛料、減塩食品を活用するなどです。また、減塩と同時に実行したいのが、カリウムの積極摂取です。
カリウムには余分なナトリウム(塩分)を体外へ排出させる作用があるだけでなく、血管を拡張させ血圧を下げる働きがあります。積極的に摂取することで脳心血管疾患の発症リスクが軽減します。
「日本人の食事摂取基準(2025年版)では、1日のカリウム摂取目標量を女性2000㎎ 以上、男性2500㎎ 以上としていますが、実際の平均摂取量は「国民健康・栄養調査(2024年)」によれば女性2118㎎ 、男性2299㎎で、不足気味です。ふだんの食事に、蒸し野菜やサラダを1皿、納豆1パック、バナナ1本のいずれかを付け加えるなどして、カリウムを積極的にとる工夫をしましょう。米国の研究によれば、高血圧を防ぐ食事として、カリウム、カルシウム、マグネシウム、食物繊維、不飽和脂肪酸を中心にとる「DASH食」(DietaryApproaches to Stop Hypertension:ダッシュ食)の効果が確認されています。ただし、腎臓病の人はカリウムをとり過ぎると高カリウム血症を発症しやすいので、医師や栄養士に相談してください。
※1 日本高血圧学会・減塩食品の紹介
血圧を下げる運動 無理なく楽しく続ける
減塩やカリウムの積極的な摂取に加えて、もう1つ、必ず実践してほしいのが運動です。運動を続けることで血圧を下げる作用のあるホルモンが増加し、血圧を上げる作用のあるホルモンが減少します。また、運動には、脳心血管疾患だけではなく、大腸がんや乳がん、転倒などを予防する効果も期待できます。
近年、ウオーキングやスロージョギング、水泳など、低〜中強度の有酸素運動だけではなく、スクワットやかかと上げ、ストレッチといった低強度のレジスタンス運動にも、血圧を下げる効果があることがわかってきました。レジスタンス運動を毎日20分程度、有酸素運動を毎日30分以上行い、週2〜3回、軽い筋トレを組み合わせてもよいでしょう。日本高血圧学会の公式YouTube「高血圧予防体操の実演」※2なども参考に、楽しく無理なく続けられる運動を選ぶのがポイントです。
※2 日本高血圧学会公式YouTube「高血圧予防体操の実演」
必要に応じて薬を服用し 130㎜ Hg 未満に
今回のガイドラインでは、年齢や合併疾患に関係なく、降圧目標を130/80㎜Hg(家庭血圧は125/75㎜Hg)未満に統一しました。高齢者は血圧を下げなくていいなどという情報がメディアで取り上げられたことがありますが、それは事実ではありません。
高齢者であっても、収縮期血圧を130㎜Hg未満に管理すると、全死因の死亡リスク、認知症の発症リスクが低下することが報告されています。
生活習慣の見直しだけでは降圧目標が達成できない場合や、血圧の数値や合併疾患から脳心血管疾患の発症リスクが高いと考えられる場合には、最初から薬物療法を行います。高血圧の治療に用いられる主な降圧薬は、カルシウム拮抗薬、ARB阻害薬、ACE阻害薬、サイアザイド系利尿薬、β遮断薬の5種類です。
カルシウム拮抗薬は、血管の収縮に重要な役割を果たすカルシウムの働きを妨げて血管を拡張させ、血圧を下げます。ARB阻害薬とACE阻害薬は、血圧を上昇させるホルモンの働きを抑え血圧を下げます。利尿薬は、尿量を増やして体内の余分な水分を排出することで血圧を下げます。β遮断薬は心臓に交感神経の興奮を伝えるβ受容体を遮断して、心拍数や血圧を低下させる薬です。高血圧の薬物療法では、基本的に、これらの薬を単独、あるいは組み合わせて使います。
長期間にわたって血圧をコントロールするためには、医師、看護師、薬剤師、栄養士などの医療チームと情報を共有しながら一緒に治療方針を決めていく共同意思決定(シェアード・ディシジョン・メイキング:SDM)が重視されています。
高血圧の治療では、患者さん自身が積極的に治療に参加する必要があり、SDMの実践度が高いほど、降圧目標を達成しやすいとされています。ガイドラインでも薬だけで血圧を下げるのではなく、「生活の中で血圧を整えていく」ことを明確に打ち出しています。患者さんが主体となって、疑問点や不安点、希望などを医療者に率直に伝え、必要に応じて薬も服用しながら血圧をコントロールしていきましょう。
2026年3月現在