たくさんのお薬を飲んでいませんか?『ポリファーマシー』
高齢者がたくさんの薬を併用し、かえって体調が悪くなったり転倒しやすくなったりすることがあります。このような状態はポリファーマシーと呼ばれ、近年、医療界で問題になっています。病気の治療やつらい症状の改善のために服用している薬でも、飲み合わせや体調によっては害になることがあるのです。できる限り健康を保つためにも、ポリファーマシーとその対処法について、知っておきましょう。

東京大学大学院 医学系研究科 老化制御学 講師
小島 太郎 先生 (こじま・たろう)
1997 年、東京大学医学部卒業。東京大学医学部附属病院老年病科助教などを経て、2018年より現職。日本老年医学会認定老年病専門医。「高齢者の安全な薬物療法ガイドライン2015」作成委員。専門は、高齢患者における慢性疾患や老年症候群,薬物有害事象の治療や管理。
高齢者は多剤併用で 問題が起きやすい
ポリファーマシーという言葉を聞いたことがありますか。
ポリは英語で「多量の」、ファーマシーは「調剤」を意味することから、「多剤併用」と訳されることもある医療用語です。厚生労働省によると、単に服用する薬の数が多いだけでなく、そのために何らかの有害な問題が生じている状態、あるいは有害な問題が起こるリスクが高い状態をポリファーマシーと呼んでいます。
何種類以上、薬を併用した場合にポリファーマシーとするかは、国によって4種類から10種類まで幅があります。日本では、一般的に5~6種類以上がポリファーマシーとされますが、2~3種類でも、薬を併用したことによって有害な問題が起こっているのであればポリファーマシーです。
ポリファーマシーが問題になるのは、主に高齢者です。この場合の高齢者とは75歳以上、あるいは65~74歳でも要介護状態にあるか、その一歩手前のフレイルの人を指します。フレイルとは、筋力や歩行速度の低下、低栄養などの身体的問題、認知機能の低下や心理的な問題、社会的な孤立などの問題を抱えた要介護の前段階の状態です。
高齢者でポリファーマシーが問題になりやすいのは、糖尿病と高血圧、慢性腎臓病を併発しているなど、複数の病気を抱えている人が多いからです。しかもその病気は慢性疾患であることが多いため、たくさんの薬を長期間服用することになります。
さらに、加齢による生理的老化と病気やけがなどによる病的老化により、老年症候群と呼ばれる症状が起こりやすく、その改善のために薬が処方されることも少なくありません。たとえば、老年症候群による不眠、便秘、尿失禁、腰痛、膝の痛みなどの改善のためにも、薬が処方されます。
5種類以上の薬の併用で 転倒リスクが上がる
70歳以上の人が服用している薬の数は、平均すると6種類以上です。慢性疾患の治療薬のほかに、老年症候群による症状を改善する薬も服用することになると、どうしてもたくさんの薬を飲むことにつながってしまうのです。
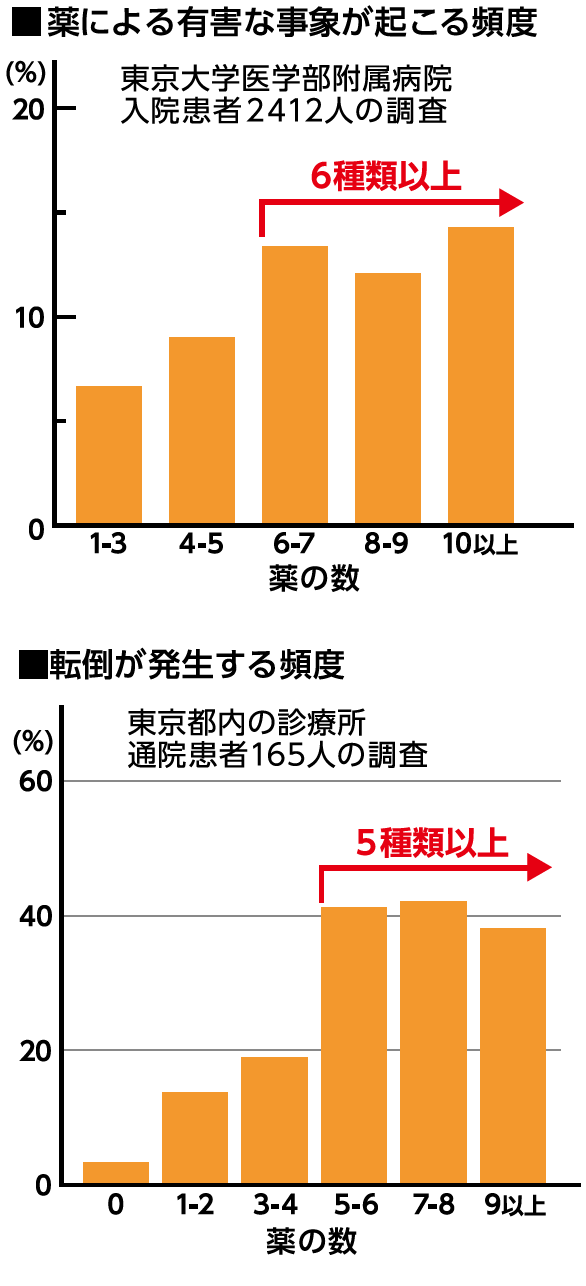
また、高齢者の多くは、薬を代謝する肝臓の機能や抵抗力が低下しているため、さまざまな副作用が出やすく、薬の作用も強く出やすいという特徴があります。急性期病院に入院した患者さんを対象に、薬による有害事象(薬の投与後に起こったあらゆる好ましくない出来事)を年齢別に調べた調査では、70歳以上では60歳未満の1.5~2倍も有害事象が起こっていました。
東京大学医学部附属病院に入院した老年病科の患者さん2412人を対象に、薬剤数別に薬による有害事象の頻度を分析したところ、6種類以上の薬を併用していた患者さんの有害事象の発生率は
10%以上でした。6種類以上になると、5種類以下の患者さんに比べて、有害事象が起こる危険が明らかに上がるのです(下表)。
高齢者の有害事象は、脳などの精神神経系、心臓などの循環器系、血液系など、さまざまな臓器に一度に出現することも多く、重症になりやすい傾向があるので注意が必要です。
また、高齢者は家の中で転倒しただけで骨折し、要介護状態になってしまうことがありますが、ポリファーマシーは転倒のリスクを上げることもわかっています。
東京都内の診療所に通院している165人の患者さんを対象にした調査では、5種類以上の薬を併用している高齢者の転倒発生率は約40%でした。これは、まったく薬を服用していない人の約4倍、3~4種類の人と比べても2倍以上の発生率です(下表)。
もちろん、生命と健康の維持に必要な薬はきちんと服用しなければなりません。5~6種類以上の薬を服用しているからといって、かかりつけ医に相談もせずに自己判断で薬をやめるのは危険です。ただ、症状は改善しているのに何となく服用している薬があったり、多くの薬を併用することでかえって体調が悪くなったりしている場合は、かかりつけ医に相談してみましょう。
高齢者には慎重に 投与したほうがよい薬も
国内外の研究から、高齢者に対して慎重に使ったほうがよい薬もわかってきています。
たとえば、エチゾラム、トリアゾラムなどのベンゾジアゼビン系と呼ばれる睡眠薬や抗不安薬は、起床後にふらふらして転倒・骨折につながることがあり、長期間使うと、認知機能や運動機能の低下を起こしやすくなります。ベンゾジアゼビン系以外でも、一般的に睡眠薬や抗うつ薬は、ふらつきや転倒・骨折につながりやすいので、高齢者は長期間の使用を控えたほうがよいとされています。
腰痛、膝の痛みなどの関節痛に対して処方されることが多い痛み止めは、腎機能の低下や胃など消化管からの出血を起こしやすいので、症状が強いときだけ使うようにしたい薬です。
高齢者が服用していることが多い薬のなかには、以前はよく使われていたけれども、ほかの薬に変えたほうが効果が高く副作用が少ないことがわかってきたものもあります。その代表例は、不整脈の心房細動などに使われるアスピリンなどの抗血小板薬で、薬が必要な状態なら抗凝固薬に切り替えるべきとされています。糖尿病の治療薬のスルホニル尿素(SU)薬やビグアナイド薬も低血糖が起こりやすいため、高齢者の使用は控えたほうがよい薬です。
ただし、ここに挙げた薬を使っていた場合でも、自己判断で薬の服用を止めてはいけません。かかりつけ医に相談しましょう。また、市販薬やサプリメントに、医師の処方薬と併用すると有害事象が出やすい成分が含まれている場合があります。日常的に服用しているものはすべてかかりつけ医に伝えましょう。
めまいやふらつき、食欲不振など、薬の服用後に何か不調が起こったときには、その薬を処方した医師に相談することも重要です。ほかの医療機関へ行くと、めまいを抑える薬がさらに出されるなど、かえって薬が増えてポリファーマシーを招くことがあります。
かかりつけ薬局と お薬手帳の活用を
薬の飲み忘れが多かったり、何か理由があって飲んでいない薬があったりする場合は、正直にかかりつけ医に伝えましょう。伝えないと薬を服用しているのに悪化したと判断され、薬の量や種類が増えてしまいかねません。
薬を飲み忘れやすい人や飲んだかどうかわからなくなってしまう人は、1日分の薬が入れられるカレンダータイプやピルケースタイプの服薬支援グッズを利用するとよいでしょう。
複数の病気を抱えているだけではなく、通院する医療機関が多いことも、ポリファーマシーになりやすい要因として挙げられます。75 歳以上、あるいは通院に付き添いが必要な人は、できれば臓器別に医療機関を受診するのは止めて、すべてかかりつけ医に診てもらうようにするとよいでしょう。
複数の医療機関を受診している場合でも、すべての薬をかかりつけ薬局で処方してもらうようにすると、薬の重複や飲み合わせをチェックをしてもらえる利点があります。
なお、マイナンバーカードが健康保険証として使えるようになりましたが、個人情報保護の観点から、マイナンバーカードを利用してもほかの医療機関で服用している薬を確認することはできません。新たな薬が処方されるときや、医師や薬剤師に薬を減らせないか相談したいときには、自分が服用している薬の情報がすべて記載されているお薬手帳を持参しましょう。
不眠、便秘、抑うつ、関節痛などの老年症候群は、薬だけに頼らず、生活習慣の見直すことでよくなる場合もあります。特に重要なのは運動です。毎日散歩をしたり、自治体などが実施している介護予防教室に参加したりして体を動かすことは、生活習慣病だけでなく、不眠、便秘、抑うつなどの改善にもつながります。
かかりつけ医と相談しながら、服用する必要のない薬や慎重に投与すべき薬は減らし、ポリファーマシーを防ぎましょう。
ライター 福島 安紀