動脈硬化を阻止。診断基準が変わった『脂質異常症』
脂質異常症は、血液中の脂質や中性脂肪のバランスが崩れた状態です。痛みなどの自覚症状はありませんが、放置すると動脈硬化が進行し、心筋梗塞や脳梗塞といった重大な病気を発症するリスクが高まります。2022年7月に「動脈硬化性疾患予防ガイドライン」※ が改訂され、脂質異常症の診断基準に「非空腹時の中性脂肪値」が加わりました。新しい診断基準や脂質異常症の対処法、治療法について知っておきましょう。

国立長寿医療研究センター 理事長
荒井 秀典 先生 (あらい・ひでのり)
1984 年、京都大学医学部卒業。1991 年、同大学大学院博士課程修了。京都大学大学院教授、国立長寿医療研究センター 病院長などを経て、2019 年より現職。専門は老年医学一般、フレイル・サルコペニア、脂質異常症など。日本サルコペニア・フレイル学会代表理事。「動脈硬化性疾患予防ガイドライン2022 年版」作成委員。「高齢者脂質異常症診療ガイドライン2017」作成委員長。
非空腹時TG値、高いと心筋梗塞のリスク増加
脂質異常症の診断基準には、LDLコレステロール、HDLコレステロール、トリグリセライド(中性脂肪:TG)、non - HDLコレステロールの4つの値があります。non(ノン)- HD
Lコレステロール値は、総コレステロール値からHDLコレステロール値を引いた数値です。脂質異常症かどうかは下の診断基準に従い、血液検査の結果で判断されます。
2022年7月に「動脈硬化性疾患予防ガイドライン」が5年ぶりに改訂され、空腹ではない状態で行った血液検査(随時採血)のTG値が175㎎/dL以上である場合にも、脂質異常症と診断されることになりました。
この新たな診断基準が加わったのは、空腹時だけではなく、非空腹時のTG値が高くなると、心筋梗塞や脳梗塞などの発症リスクが高まることがわかってきたからです。
LDLコレステロールとHDLコレステロールは空腹時と非空腹時の値に大きな差がないのに対し、TG値は食事の影響を受けやすい傾向があります。
しかし、日常の診療では、非空腹時に血液検査を受けることもあります。空腹時のTG値が正常でも、非空腹時のTG値が基準値を上回っている場合があるので、糖尿病があるなど動脈硬化性疾患のリスクが高い人は、かかりつけ医と相談して、非空腹時のTG値も測ってみるとよいでしょう。
糖尿病や急性すい炎の発症にかかわることも
脂質異常症を放置するとこわいのは、動脈硬化が進行し、心筋梗塞、脳梗塞などの発症リスクが上がってしまうからです。ここで、LDLコレステロール、HDLコレステロール、TGという3つの脂質の役割について簡単に説明します。脂質は私たちが生命を維持するために不可欠なもので、LDLなどリポタンパクと呼ばれる乗り物に乗って血液中を移動しています。
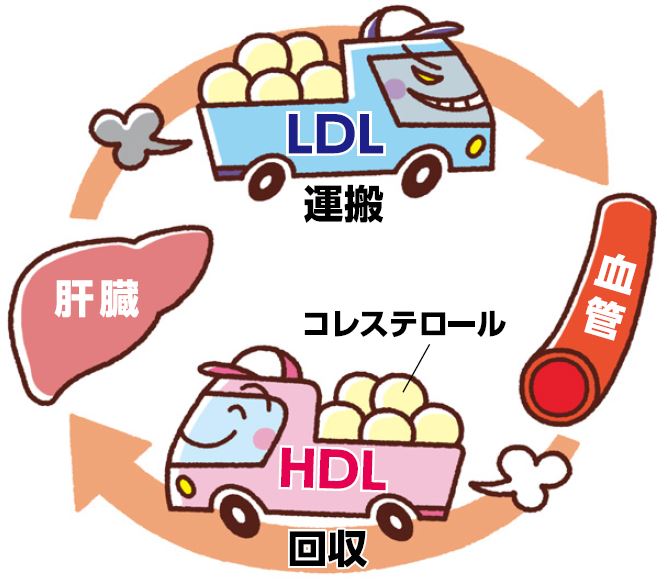
LDLという乗り物に乗ったコレステロールは、本来、細胞膜やホルモンなどのもとになります。しかし、血液中に増え過ぎてしまうと、脂肪が血管の壁にたまって動脈硬化が進んでしまうため、悪玉コレステロールと呼ばれることもあります。LDLコレステロール値は、高ければ高いほど心筋梗塞や脳梗塞などの発症リスクが上がります。
一方、HDLという乗り物に乗ったコレステロールは、細胞膜やホルモンになりきれずに余ったコレステロールを回収して、肝臓に戻します。HDLコレステロールが善玉コレステロールと呼ばれるのは、血管に蓄積したコレステロールを減らす役割を果たしているからです。HDLコレステロールはLDLコレステロールとは逆に低いと問題で、40㎎/dLを下回ると動脈硬化が原因の病気を起こしやすくなります。
TGは体を動かすために不可欠なエネルギー源です。TG値を空腹時で150㎎/dL未満、非空腹時で175㎎/dL未満に抑えたほうがよいというのは、それ以上になると動脈硬化が進行するだけではなく、糖尿病にもなりやすくなるためです。また、TG値が500以上など異常に高くなると、す
い臓が突然炎症を起こす急性すい炎を発症することがあります。動脈硬化による病気と同様、命にかかわる場合もあります。急性すい炎予防の観点からも、TG値を正常に保つことが重要です。
血液中には、LDLコレステロールとは別の悪玉もあり、それらを含めすべての悪玉の量を表すのがnon - HDLコレステロール値です。TG値が高い人や糖尿病、慢性腎臓病(CKD)を併発している人は、non - HDLコレステロール値が150㎎/dL以上になると、心筋梗塞などの発症リスクが高くなるので注意が必要です。
食事、飲酒、運動 生活習慣の見直しを
脂質異常症になった場合には、まずは食事、喫煙、運動などの生活習慣を見直すことが肝心です。食事については、鶏卵の黄身、魚卵、いか、うなぎなど、コレステロールを多く含む食品の摂取を減らしましょう。食品からのコレステロール摂取量を1日200㎎未満に減らすことで、LDLコレステロール値の改善が期待できます。
豚肉や牛肉とその脂身、鶏肉の皮などに含まれる飽和脂肪酸の摂取を減らし、魚類に多く含まれるエイコサペンタエン酸(EPA)やドコサヘキサエン酸(DHA)を積極的にとるようにしましょう。調理にオリーブオイルを使うこともおすすめです。
近年、筋肉量や筋力を維持するために、たんぱく質をしっかりとることの重要性が強調されていますが、65歳未満の人は、肉類をとり過ぎると動脈硬化を発症しやすくなるので要注意です。65歳以上の高齢者は、サルコペニア(筋肉・筋力減少症)の予防のためにも、肉類を積極的にとりましょう。食事療法は年齢によっても変わるのです。
喫煙者は禁煙し、飲酒量が多い人は休肝日を設け、アルコールの摂取量を減らしましょう。飲酒量の適量は、エタノール量で男性20~30mL/日以下(日本酒1合、ビール中瓶1本、焼酎半合、ワイン2杯、ウィスキー・ブランデーはダブルで1杯程度)、女性はその約半分の10~20mL/日以下です。
また、毎日30分程度は、ウオーキングなどの有酸素運動を。40歳以上の人は、週2~3回、スクワット、腹筋、腕立て伏せなどのレジスタンス運動(筋肉に繰り返し負荷をかける運動)で筋肉量と筋力を維持しましょう。
動脈硬化性疾患の発症 高リスクなら薬物療法を
生活習慣を改善しても脂質異常の改善がみられなかった人や、動脈硬化性疾患発症予測ツール(下コラム)で「中リスク」「高リスク」と判断された人には、薬物療法を検討します。
脂質異常症の薬物療法は、スタチン製剤が中心です。重症の脂質異常症の場合には、LDLコレステロールの肝臓への取り込みを促すPCSK9阻害薬を併用することもあります。また、心筋梗塞や脳梗塞の既往歴がある人や糖尿病を併発している高TG血症の人は、イコサペント酸エチル(EPA製剤)の併用を考慮します。
なお、75歳以上の高齢者に薬物療法を行うかどうかは議論があります。すでに心筋梗塞や脳梗塞を起こしたことがある人、若いときから脂質異常症の治療を受けていた人、糖尿病やCKDを併発している人は、75歳を過ぎても薬物療法は基本的に続けたほうがよいでしょう。75歳以上でLDLコレステロールが急に上がった場合には、甲状腺機能低下症などのほかの病気が潜んでいないか調べる必要があります。
ここまで述べてきたように、脂質異常症になっても、生活習慣の改善と薬物療法により動脈硬化性疾患の発症を予防することが可能です。脂質異常症を改善して動脈硬化を防ぎ、健康寿命を延ばしましょう。
ライター 福島 安紀