早期からの治療で支障なく暮らせる『パーキンソン病』
社会の高齢化に伴って、パーキンソン病の患者さんが増えています。この病気は、動作が緩慢になるなどの運動症状をはじめ、心身にさまざまな症状をもたらします。以前は寝たきりになるなど、生活に重大な支障をもたらすイメージがありましたが、治療法の進歩により、現在では元気に暮らしながらほぼ天寿をまっとうできるようになっています。早く治療を始めるには早期発見が、運動機能を保つにはリハビリテーションが重要です。これらのポイントを知っておきましょう。

順天堂大学医学部附属順天堂医院 脳神経内科 教授
服部 信孝 先生 (はっとり・のぶたか)
1985 年、順天堂大学医学部卒業。1994 年、同大学院医学研究科神経学(博士課程)卒業。1995 年、同大医学部神経学講座助手となり、専 任講師、助教授を経て、2006 年より教授。2019 年より大学院医学研究科長・医学部長を併任。日本神経学会理事、日本パーキンソン病・ 運動障害疾患学会理事など学会の役職も多い。患者会である全国パーキンソン病友の会の顧問も務める。「パーキンソン病診療ガイドライン 2018」作成委員会委員長。
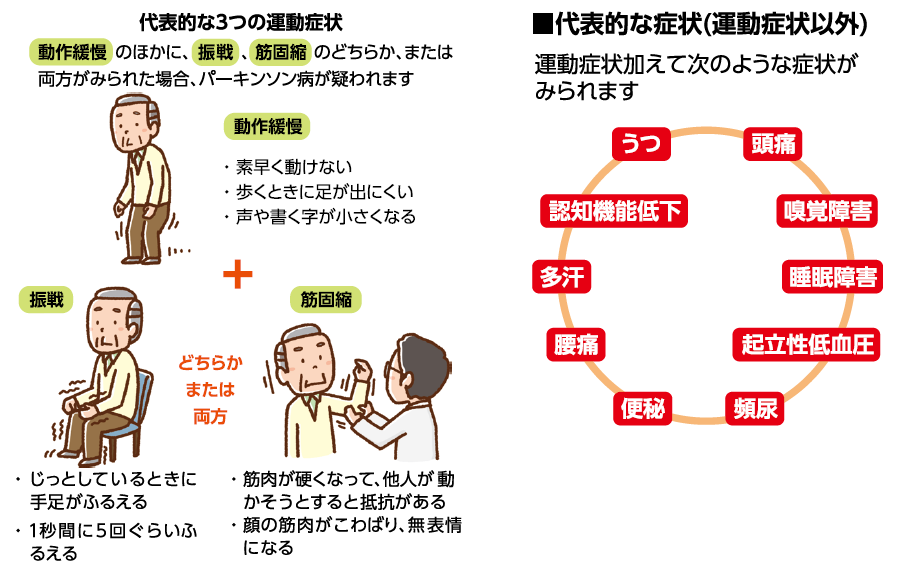
代表的な症状は 動作緩慢、振戦、筋固縮
パーキンソン病は、脳の神経細胞が減少して脳からの情報が伝わりにくくなることで、心身にさまざまな症状が現れる病気です。減少した神経細胞は二度と増えないため、徐々に症状が進行します。
症状のなかで代表的なのは、体の動きが障害される運動症状です。これは、動きが遅い、少ない、小さいという動作緩慢、手足がふるえる振戦、筋肉が硬くなり、特に他人に手足を動かされるときに抵抗を感じるという筋固縮の3つに分けられます。
動作緩慢が認められ、さらに振戦か筋固縮のどちらか、あるいは両方がある場合は、パーキンソン病が疑われます(下図)。
運動症状以外では、うつや睡眠障害などの精神症状、便秘や頻尿、多汗などの自律神経症状が多くみられます。さらに、嗅覚障害や認知機能低下などが起こることもあり、症状は全身にわたって多岐に及びます(下図)。このため、パーキンソン病を全身病ととら
える考え方もあります。
発症する年齢はおおむね50歳以上ですが、40歳以下で起こる若年性パーキンソン病は遺伝性であることが多く全体の約10%を占めています。
発症の頻度は1000人に1人ぐらいです。しかし、60歳以上に限れば100人に1人と、10倍に跳ね上がります。発症する人に共通の傾向はなく、だれでも発症の可能性があります。
パーキンソン病の根本的な原因は、まだ明らかになっていません。しかし、運動機能の障害には、神経伝達物質のドパミンがかかわっていることがわかっています。
私たちが体を動かそうとすると脳から運動の指令が出て、全身の筋肉に伝えられます。このとき、体が意図通りに動くように調節をしているのがドパミンです。
パーキンソン病では、ドパミンをつくるドパミン神経細胞が減少し、ドパミンが十分につくられなくなります。その結果、運動の調節がうまくできなくなり、運動症状が起きるのです。ドパミンの減少が自律神経で起こると自律神経症状に、思考や気分などにかかわる神経に起こると精神症状につながります。
ドパミンの減少は、ドパミン神経細胞の中に、ある種のたんぱく質が蓄積することで起こると考えられています。たんぱく質がたまる最大のリスク要因は加齢です。
運動症状と便秘が 早期発見のポイント
パーキンソン病は、命を落とす直接の原因にはなりませんが、進行するにつれて生活の質(QOL)が低下していく病気です。たとえば、動作緩慢の症状が進むと体のバランスを保つことが難しくなり、ふらつきや転倒を起こしやすくなります。転倒は骨折の原因になりますし、骨折しなくても動作緩慢の症状が重くなるだけで介護が必要になってきます。要介護状態から寝たきりになることもあります。
原因不明で加齢がリスクになる病気ですから予防は難しいのですが、早く治療を始めれば運動症状が改善することが明らかになっており、できるだけ早い治療開始が推奨されています。そこで重要になるのが早期発見です。パーキンソン病が疑われる症状のポイントを紹介しましょう。
●運動症状
初期からみられます。特徴は、体の片側から始まること。手足の動きにそれまでなかった問題が生じ、かつ左右差があるならパーキンソン病を疑う目安になります。
●運動以外の症状
代表的なのは便秘で、患者さんの約80%にみられます。運動症状の前触れとして起こることもあり、ほかの症状と合わせて判断材料にするとよいでしょう。
また、睡眠中にはっきりと寝言を言ったり、急に立ち上がって動き回ったりするレム睡眠行動異常症がある場合、発症後3年で20%強、5年で50%弱がパーキンソン病を発症するという報告があります。本人には自覚がないので、ベッドパートナーが気づく必要があります。
このような症状があったら、脳神経内科の受診をおすすめします。専門医のほうが検査や診断が迅速かつ的確に行えるため、早く治療を始められるからです。受診先を見つけられない場合は、かかりつけ医に症状を伝えたうえで、「パーキンソン病ではないかと思うので、専門医を紹介してほしい」と頼むとよいでしょう。
いつ症状が現れ どのように進行したのか
パーキンソン病は、問診、神経学的検査、画像検査によって診断されます。
問診では症状について詳しく聞かれます。どんな症状がいつごろから始まり(運動症状は左右どちらから始まったかも)、どのように進行したか、説明できるようにしておきましょう。
神経学的検査では、医師が患者さんの手足を動かして、筋固縮などの特徴的な症状の有無を調べます。画像検査では、静脈に検査薬を注射してドパミンの働きを調べるDATスキャンが有用です。ほかの病気を除外するために、CTやMRI検査も行われます。
治療の柱は ドパミンを補う薬物療法
治療は、薬物療法、手術、リハビリテーション(以下、リハビリ)の3つに大きく分けられます。パーキンソン病を根本的に治す方法は確立されておらず、どれも対症療法です。中心となる治療は薬物療法です。主に使用する薬は不足しているドパミンやその作用を補うもので、2種類に大別できます。
1つは、ドパミンの原料になるレボドパです。服用すると脳内でドパミンに変化する薬で、初期によく用いられます。非常によく効き、安全性も高いのですが、5~10年ほど使っていると効果が薄れることがあります。
もう1つは、ドパミンに似た作用を持ち、ドパミンの働きの代わりをするドパミン受容体作動薬(ドパミンアゴニスト)です。効き目はマイルドですが、安定して穏やかな効果が1日中得られます。内服薬だけでなく、患者さんが自分で行う皮下注射薬や皮膚に貼る貼付薬もあり、使い勝手で選ぶことができます。薬は、どちらかの種類だけを使うこともあれば両方使うこともあり、さらに効果を高める薬を併用することもあります。
また、症状が軽いときには、進行を抑制するといわれるモノアミレ酸化酵素B阻害剤を使用します。
さまざまな薬を年齢や症状などに応じて組み合わせ、量を加減し、細かく調整するオーダーメード治療が行われているので、患者さんは指示通りに薬を使うことが最も重要です。副作用はどの薬にも多かれ少なかれあります。対処は可能なので、気になる症状が現れたら担当医に伝えましょう。勝手に薬をやめると症状が悪化します。飲み忘れにも注意しましょう。
知っておきたい副作用には、衝動抑制障害があります。ドパミンを補うことで「いけいけどんどん」の状態になり、衝動的にわいてくる欲望を抑えられなくなるものです。たとえば、爆買いに走る、ギャンブルにはまる、アダルトサイトにお金をつぎこむなどで、家庭崩壊に至るケースもあります。パーキンソン病の治療を始めてからこうした異常な行動が出てきたら、すぐ担当医に相談してください。
手術は、薬物療法の副作用が強かったり、薬では症状のコントロールが難しくなったりした場合に行われます。代表的な脳深部刺激療法(DBS)は、脳の奥に電極を、胸に神経刺激装置を埋め込み、弱い電気刺激を規則的に与えることで運動機能を改善する方法です。また、一部のパーキンソン病を対象に、振戦の原因になっている脳の部分を超音波を用いて焼き切る集束超音波治療も実施されています。
大声で歌って 楽しくリハビリを
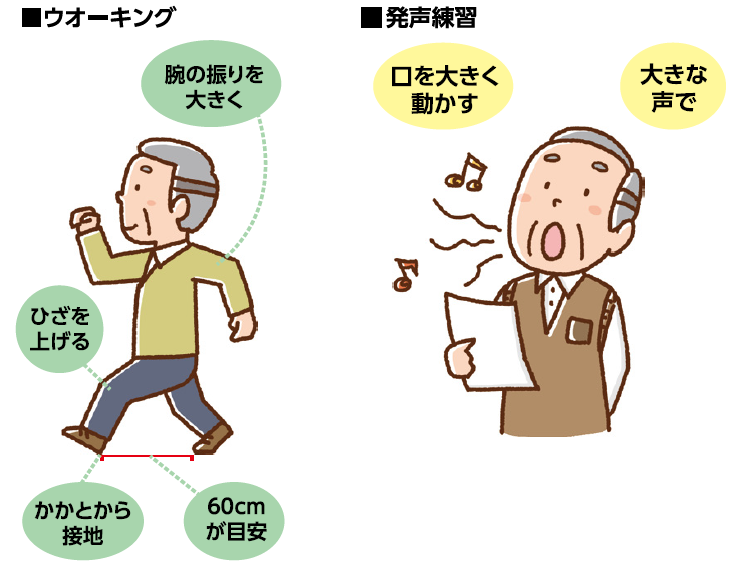
リハビリは、診断後すぐに始めることが大切です。有酸素運動やストレッチなどを続けることで、日常生活に支障のない状態を保つことができ、薬の使用も少なくてすみます。日常生活でできる有酸素運動では、1日
20分のウオーキングがおすすめです。腕を大きく振ってひざをしっかり上げ、ちょこちょこ歩きにならないよう歩幅は60cmを目安にし、かかとから接地することを意識しましょう(下イラスト)。パーキンソン病になると声が小さくなったり、飲み込みが悪くなったりしがちなので、発声練習も大事です。好きな歌を大きな声で歌えば、楽しくリハビリができます(下イラスト)。
パーキンソン病は高齢者にとって珍しい病気ではなく、高齢化の進む日本では今後ますます身近になっていくと考えられます。生涯つき合っていく病気ですが、早期からの治療で長期間、症状をコントロールできます。パーキンソン病になっても、人生を楽しむ姿勢を忘れず、積極的に治療に取り組みましょう。
ライター 竹本 和代