無症状のうちから、薬に頼らない生活術を『高尿酸血症・痛風』
ある日突然、足の親指のつけ根に激痛が走る痛風。通院している人は全国に130万人と報告されています。健康診断や人間ドックで、その原因である高尿酸血症を指摘された人も多いでしょう。「痛みが治まったから」「自覚症状がないから」と放置していませんか? 高尿酸血症は高血圧、糖尿病、脂質異常症などの生活習慣病と密接な関係があります。腎臓病や心臓病の発症を防ぐためにも、早めに生活改善に取り組みましょう。

公益財団法人結核予防会複十字病院膠原病リウマチセンター長
谷口 敦夫 先生 (たにぐち・あつお)
1983 年、三重大学医学部卒業。東京女子医科大学附属リウマチ痛風センター助手、カリフォルニア大学サンディエゴ校研究員(1991~1993 年)、東京女子医科大学附属膠原病リウマチ痛風センター教授などを経て、2020 年から現職。日本痛風· 尿酸核酸代謝学会理事、日本リウマチ学会評議員・指導医・専門医。『尿酸値にホントにいいこと帳』(主婦の友社)など監修書多数。
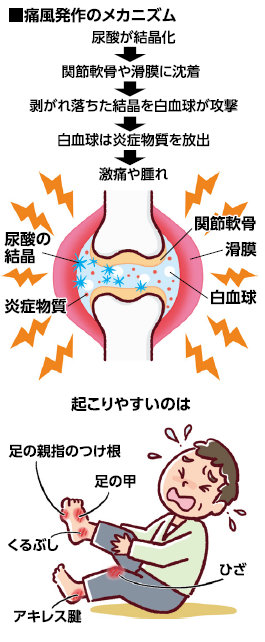
足の激痛は白血球の攻撃腎機能低下や尿路結石も
尿酸は、肝臓でプリン体という物質が分解されて生じる、いわゆる老廃物です。プリン体は細胞核にある核酸(遺伝情報を担うDNAとRNA)の主成分であり、生命活動に必要なエネルギーを媒介するATP(アデノシン三リン酸)の構成成分です。古い細胞の新陳代謝やエネルギー代謝によって、役目を終えたプリン体が代謝されて尿酸となります。プリン体は私たちが口にする食べ物にも含まれており、体内のプリン体の10〜15%は食品由来です。尿酸の8割は腎臓でろ過されて尿とともに、残りの2割は便とともに排泄されます。健康な人の場合、体内の尿酸の量は一定に保たれています。しかし何らかの要因(遺伝、食品、肥満、一部の降圧利尿薬など)で排泄量が減ったり、尿酸の産生量が増えて排泄能力を超えたりすると、体内に過剰に溜まってしまうのです。飽和状態になり血液中に溶けきれなかった尿酸は関節の中で結晶化し、軟骨や、関節の内側を覆う滑膜に沈着していきます。それが関節液の中に剥がれ落ちると、免疫細胞である白血球が「異物」と認識して攻撃し始めます。このときに白血球が放出する炎症物質が激痛や腫れを引き起こします。これが痛風発作(下図)で、最も多く起こるのは足の親指のつけ根です。足の甲やくるぶし、アキレス腱、ひざなどにも発症します。発作は数日〜2週間ほどで自然に治まりますが、放置すると数か月〜1年後に再発します。慢性化すると、沈着した結晶が盛り上がって痛風結節というこぶになり、関節が変形したり骨が破壊されたりします。さらに結晶が腎臓や尿管に沈着して、腎機能が低下する痛風腎や尿路結石を発症することもあります。痛風腎から腎不全になると、人工透析が必要になることもあります。
発作が起こったら治療を再発予防に尿酸降下薬
健康診断の血液検査で尿酸値が7.0 mg / dLを超えると高尿酸血症と判定されます。このレベルから尿酸の結晶化と沈着が始まるからです。食生活の欧米化もあって高尿酸血症の患者さんは増え続け、いまや成人男性の4〜5人に1人に達しています。閉経前の女性の患者さんが少ないのは、女性ホルモンのエストロゲンに、腎臓からの尿酸の排泄を促す働きがあるためです。したがって閉経後は、患者数が増えてきます。痛風発作の激痛は数日で治まるとはいえ、仕事や日常生活に支障をきたすので、できるだけ早く薬物治療を始めましょう。非ステロイド系抗炎症薬や、発作を引き起こす白血球(好中球)の働きを抑えるコルヒチン、腎機能障害などがあってこの2薬が使えない患者さんにはステロイド薬が用いられます。痛風発作が治まっても、関節の中には尿酸の結晶が残っており、高尿酸血症の状態が続くと、この結晶が増加して再び痛風発作が起こります。それを防ぐには、高尿酸血症そのものを治療して尿酸値を6.0mg/dL以下に保つ必要があります。治療には、尿酸降下薬が用いられます。尿酸降下薬には尿酸生成抑制薬、尿酸排泄促進薬があり、状況に応じて使い分けられます。
放置すればメタボ合併も、肥満を解消して一挙両得
無症候性高尿酸血症は食事の見直しと運動から
高尿酸血症で痛風が起こるのは一部の患者さんで、尿酸値が基準値を超えても痛風発作を起こさない無症候性高尿酸血症の人のほうが実は大多数です。自覚症状がないので放置されがちですが、尿酸値が高いほどメタボリックシンドローム(内臓脂肪型肥満に高血圧、高血糖、脂質異常症のうち2つ以上の症状が出ている状態で、動脈硬化を促進する)を合併しやすく、心血管疾患(心筋梗塞や狭心症、心不全など)や脳血管障害(脳梗塞や脳出血)、慢性腎臓病(CKD)など、命にかかわる病気も発症しやすくなります。少なくとも尿酸値が8.0mg/dLを超えたら、メタボの進行状況をチェックしましょう。とはいえ、そこに明確な因果関係があるのか、言い換えれば、尿酸値を下げる薬を飲めばメタボや心臓病、CKDなどのリスクも減らせるのかについては、多くの研究報告があるものの、まだわかっていません。だからこそ無症候性高尿酸血症の場合はすぐに薬に頼るのではなく、まずは食事の見直しや適度な運動などによる、メタボリックシンドロームの改善と予防に取り組むことが大切です。
食事は多品目かつ柔軟にアルコールは尿酸値上昇
尿酸値を下げるための生活改善で、必ず取り組むべきことは肥満の解消です。内臓脂肪がたまると肝臓での尿酸の産生が増えるうえ、インスリン(血糖値を下げるホルモン)も大量に分泌され、そのインスリンが尿酸の排泄を阻害するからです。減量すると尿酸値が下がることがわかっています。肥満の原因は、言うまでもなく食べ過ぎ、飲み過ぎ、運動不足です。食事は腹八分目を心がけて3食を規則正しくとり、間食や「ながら食い」は控えます。栄養バランスに気を配って、多品目をゆっくりとよく噛んで食べましょう。欧米発の2つの食事法が、高尿酸血症の改善に適しています。1つは地中海食で、イタリア、フランスなど地中海に面した国々の伝統的食事様式です。生活習慣病の予防に効果があるとされています。また、これらの国々では英国やドイツに比べて痛風患者数が少ないことが知られています。全粒穀物、野菜、果物、ナッツ類、オリーブオイル、魚介類などが推奨され、赤身肉や加工肉、お菓子やケーキなどのデザート類は制限されます。もう1つのDASH食は、高血圧改善のための食事法です。米国で推奨されており、痛風の発症リスクを下げるとの報告もあります。動物性脂肪や糖質をとり過ぎず、野菜や果物、低脂肪乳製品をたっぷりとること、カリウム、カルシウム、マグネシウムといったミネラルや食物繊維の摂取を推奨しています。このなかで、低脂肪乳製品は尿酸値を下げ、痛風リスクを減らすとの報告があります。プリン体は多くの食品に含まれているので、栄養バランスを考えると極端な制限は好ましくありません。肉や魚肉は標準的な一人前を摂取すればよいでしょう。しかし、内臓類(レバー、あん肝など)や白子などは控えるべきです。アルコールは肝臓での尿酸の産生を活発化させ、腎臓から尿酸を排泄する力も弱めるため、高尿酸血症や痛風のリスクを高めます。1日当たり、日本酒なら180mL(1合)、ワインなら150mL(グラス1杯と少々)など適量を守りましょう。ビールは日本酒の5倍、ワインの15倍のプリン体を含んでおり、1日500mLまでにとどめたいところです。プリン体オフの発泡酒もありますが、アルコールは含んでいるので飲み過ぎればその効果も薄れます。アルコールは総量を減らすことが大切です。週に1、2日の休肝日を設けてもよいし、1日の摂取量を減らしてもよいでしょう。
水分補給で尿量を増やす運動のカギは習慣化
市販の甘い飲み物には、尿酸値を上げる作用のある果糖が多いので要注意です。くだものにも果糖は含まれていますが、尿酸値を下げるビタミンCや食物繊維、ポリフェノールなども含まれるので、尿酸値への影響は少ないとされています。くだものは、ジュースではなく生 の果実として食べましょう。ぜひ心がけたいのは、こまめな水分補給です。その結果、尿量が増えれば尿酸が排泄されやすくなります。具体的には、1日当たりの尿量を2L以上にすることが望まれます。同量の水分をとるためには、食事以外に少なくとも1日5回、夏場は7〜9回、それぞれコップ1杯ずつの水分を補給するとよいでしょう。ただしミネラルウォーターや麦茶、緑茶などノンカロリーのものを。心不全や腎臓病で水分制限のある人は医師の指示に従います。運動不足解消のカギは習慣化することです。尿酸値や生活習慣病の改善には、ウオーキングやジョギング、サイクリング、スイミングなどの軽い有酸素運動を1日30〜60分、週3回以上行うのが理想です。筋トレなどの無酸素運動は尿酸値を上げますが、筋肉量の増加はもちろん、基礎代謝の向上(太りにくくなる)などのメリットもあります。無理のない範囲で続けることは決して悪くありません。運動中も、こまめに水分補給をしましょう。肩ひじ張らず「できることから」という姿勢で取り組んでいけば、きっと効果が得られるでしょう。